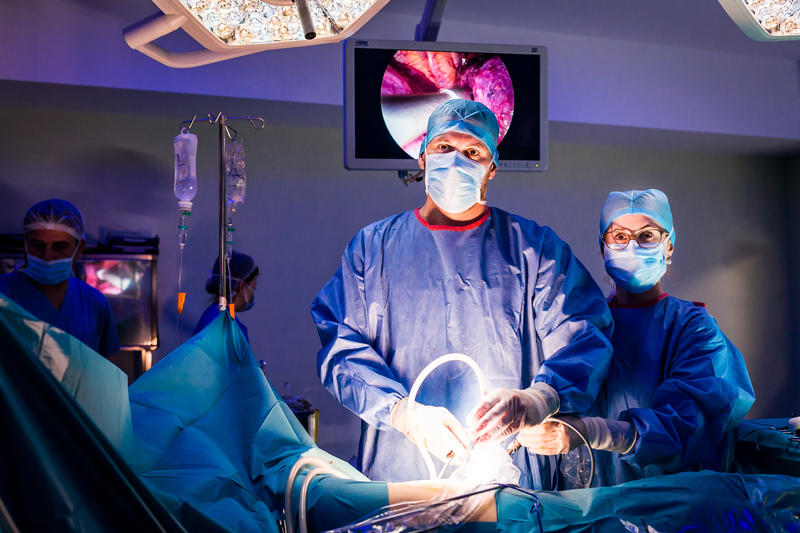
Malformație pulmonară rară la un copil de 1 an și 4 luni, vindecată în urma unei intervenții minim invazive la Ponderas Academic Hospital
Se spune că nu trebuie să-ți fie frică de bolile cu leac, adică de patologiile care au o rezolvare medicală. Și totuși, în unele situații, cel mai dificil este să găsești calea ce duce de la diagnostic la restabilirea stării de sănătate. Iar atunci când soluțiile pe care le cauți sunt pentru unicul copil, care a venit pe lume cu o malformație pulmonară rară, pentru părinți totul capătă accente dramatice. „Vreau să povestesc experiența mea, pentru ca altor părinți, care s-ar putea afla într-un context similar, să le fie mai ușor!”, spune mama Liei, o fetiță de un an și 4 luni, operată și vindecată la Ponderas Academic Hospital, de o echipă medicală coordonată de dr. Felix Dobrițoiu.
Patologii pulmonare congenitale rare
Malformațiile congenitale pulmonare sunt patologii rare. Statistic, incidența este de 1 la 15.000 de nașteri. Cauza probabilă este congenitală, pe fondul unei predispoziții genetice, dar cel mai des este vorba despre defecte de evoluție fetală. Ecografia prenatală morfofuncțională dintre a 18-a și a 25-a săptămână de sarcină poate identifica defectele plămânilor fetali. Antenatal este dificil de stabilit un diagnostic precis doar ecografic, fiind necesare investigații imagistice complexe (RMN fetal). Monitorizarea atentă pe parcursul sarcinii, urmată de nașterea într-un centru medical care poate oferi asistență neonatală performantă, fac parte din protocolul uzual.
Diagnosticul de certitudine și soluția terapeutică adecvată se stabilește după naștere, în funcție de tipul patologiei pulmonare. Malformaţia chistică adenomatoidă pulmonară, sechestrul bronhopulmonar, chistul bronhogenic, emfizemul lobar congenital și atrezia bronșică segmentară sunt patologii pe care fătul le poate dezvolta în timpul vieții intrauterine.
Evoluţia acestor anomalii fetale, în timpul vieții intrauterine, este variabilă. Unele se opresc din progresie și involuează, altele se dezvoltă și pot duce la:
- o dezvoltare incompletă a plămânului și a structurii alveolare (hipoplazie pulmonară);
- devierea mediastinului (schimbarea poziției normale a spațiului dintre plămâni, unde sunt organe vitale precum inima, vasele mari de sânge, traheea, esofagul, ganglionii limfatici, nervii și alte structuri), care duce la disfuncții ale organelor și la afectarea poziției anatomice normale a coloanei vertebrale și sternului;
- obstrucția venei cave și tulburări de întoarcere venoasă;
- compresie cardiacă.
Dacă pentru leziunile diagnosticate postnatal, care rămân asimptomatice după naștere, se poate adopta o atitudine expectativă până la apariţia simptomatologiei, în cazul celor simptomatice sau cu risc vital accentuat este necesară stabilirea unei soluții terapeutice, de cele mai multe ori fiind necesară îndepărtarea chirurgicală a lobului sau lobilor pulmonari afectați.
Incertitudinea, mai apăsătoare decât boala
Ecografiile din sarcină au arătat o problemă pulmonară, iar după ce a venit pe lume, în urma investigațiilor realizate, micuța Lia a fost diagnosticată cu malformație congenitală chistică pulmonară de lob drept inferior, o condiție rezultată ca urmare a dezvoltării anormale a țesutului pulmonar. În locul structurilor normale s-au format chisturi pline cu lichid, care afectează evoluția normală și funcția plămânilor.
Complicațiile asociate implică dificultăți de respirație, infecții pulmonare recurente, durere locală. În timp, există riscul ca formațiunile să evolueze în structuri maligne (cancer pulmonar). La acesta se adaugă și pericolul continuu ca acești saci cu lichid să se spargă generând un risc vital iminent sau pneumotoraxul, în cazul unui traumatism.
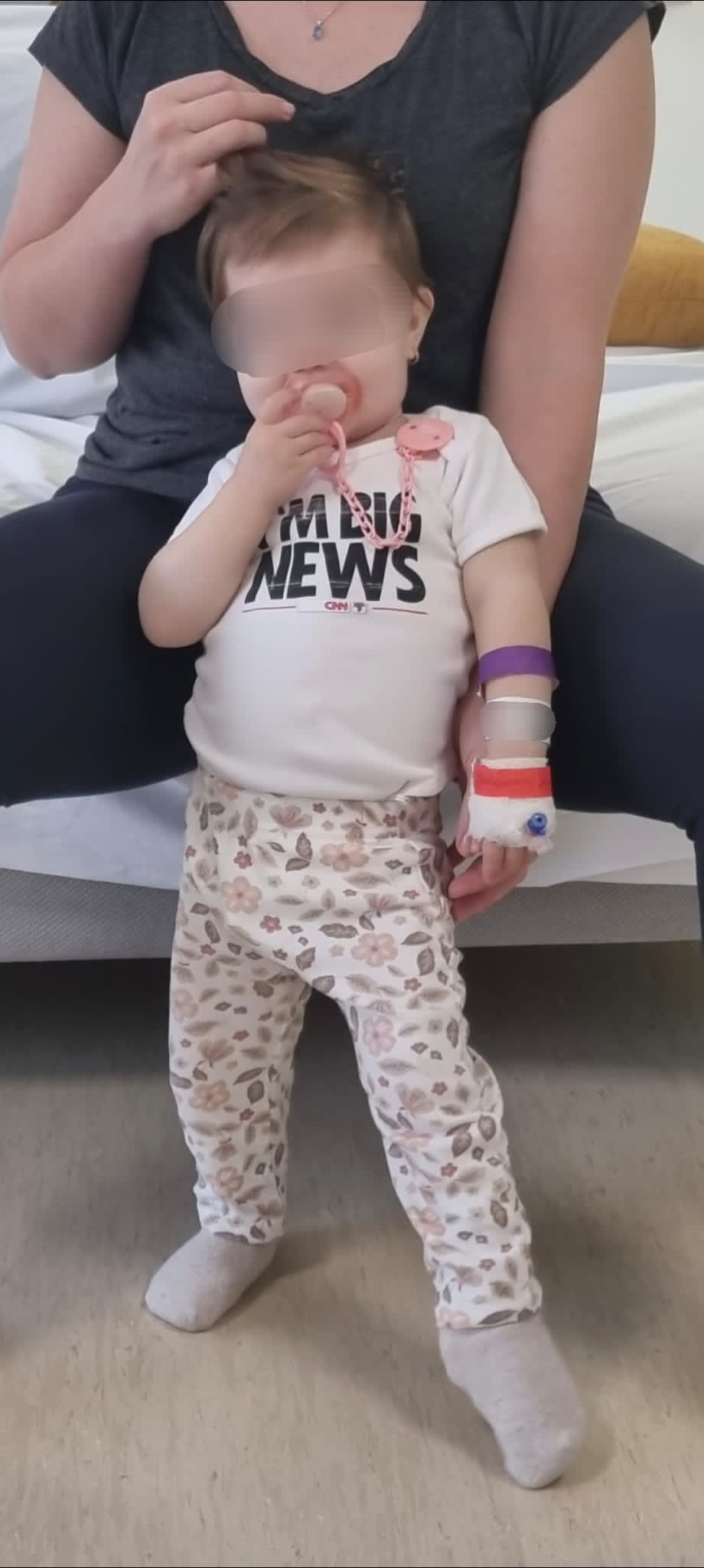
Micuția Lia, alături de mama ei
„Lia a venit pe lume prin operație de cezariană și nu a avut probleme respiratorii după naștere. Despre problema la plămâni am aflat la ecografia de trimestru II. Ulterior au fost mai multe investigații imagistice, inclusiv un RMN fetal, care au stabilit un diagnostic prezumtiv, confirmat după naștere. După naștere și diagnosticare a început cea mai dificilă perioadă: incertitudinea! Niciunul dintre medicii care au văzut-o și consultat-o pe Lia nu au putut să-mi spună exact nici ce trebuie să fac, nici care este calea pe care trebuie să merg, nici care sunt riscurile pentru copilul meu”, spune mama fetiței.
Incertitudinea despre care vorbește mama copilei a însemnat lipsa unei strategii terapeutice corecte și a soluțiilor care să rezolve patologia. „Incertitudinea în care am trăit mai bine de un an, spaimele la fiecare strănut și tuse ale copilului, la fiecare episod de febră, fie că era sau nu din cauze pulmonare au fost mai apăsătoare și mai greu de dus decât faptul că știam că Lia are o problemă pulmonară”, adaugă mama.
„Nu știam ce să fac!”
„Aveam un copil cu o problemă serioasă, dar nimeni nu m-a ajutat să-mi spună încotro să o apuc, la ce doctor să merg sau, clar și limpede, ce am de făcut. Totul era contradictoriu”,povestește mama fetiței. Unii medici i-au sugerat monitorizare prin examene CT la fiecare 6 luni, alții au avertizat-o că micuța poate face infecții respiratorii repetate, din ce în ce mai severe, iar alții i-au spus că va fi nevoie de operație la un moment dat, când va mai crește, alții că starea ei este stabilă și că poate trăi așa.
„Ideea de a face CT la fiecare 6 luni, pentru un bebeluș, mi se părea o sabie cu două tăișuri. Pe de altă parte îmi spuneam: ok, monitorizăm, dar ce fac dacă CT-ul arată că lucrurile s-au înrăutățit? Unde mă duc? Mi s-a sugerat un consult în străinătate, dar nici unul nu mi-a spus că Lia nu are voie să zboare și nici să fie supusă la variații de presiune asociate cu altitudinea, pentru că acele chisturi se pot sparge. Asta aveam să aflu mai târziu… Mă gândesc cu groază că ne puteam urca, cu Lia, în avion… ”, completează mama.
Decisă să-și salveze copilul, mama Liei a luat în calcul să apeleze la clinici din străinătate, pentru a primi o opinie medicală care să-i ofere soluții. Căutările pe internet, pe baza diagnosticului, au ajutat-o să descopere că această patologie are soluții de tratament care pot vindeca complet problema. Mai mult a identificat un caz al unei fetițe de 11 ani, operată pentru un chist pulmonar gigantic, dar și al unei fetițe de un an și 7 luni, supusă unei intervenții pentru o patologie pulmonară congenitală, realizate la Ponderas Academic Hospital.
O șansă pentru alți copii și părinții lor
Mama Liei: „În ambele cazuri am regăsit numele aceluiași medic: Felix Dobrițoiu. Am mulțumit în gând părinților celor două fetițe pentru că au făcut publică povestea lor. Situația lor mi-a oferit o cale pentru problema mea și a dus la salvarea copilului meu”.
Cu toate documentele medicale ale fetiței, începând de la cele prenatale și până la ultimul set de rezultate CT, mama Liei a ajuns la doctorul Felix Dobrițoiu. „Decizia de a merge la dr. Felix Dobrițoiu a fost salvarea Liei. Eram foarte speriată când am ajuns la dumnealui, mai ales că unul dintre pediatrii care au consultat-o pe fiica mea mi-a spus că are nevoie de intervenție chirurgicală cât mai repede posibil. Domnul doctor Dobrițoiu m-a liniștit de la prima discuție, pentru că mi-a spus că există soluții și că Lia mea poate deveni un copil perfect sănătos. Chiar mai mult decât atât, m-a pus în legătură cu domnul doctor Mihai Craiu, ca să mă ajute să cântăresc bine deciziile pe care le voi lua, eu și tatăl Liei, pentru binele ei”.

Dr. Felix Dobrițoiu
Toate incertitudinile au fost spulberate, s-au pus în balanță toate riscurile și beneficiile, și concluzia unanimă a fost că operația nu doar că este cea mai bună soluție, dar este și calea sigură care-i poate oferi micuței o viață absolut normală. Decizia chirurgicală a fost luată de comun acord, de părinții Liei, împreună cu doctorii Mihai Craiu și Felix Dobrițoiu. S-a stabilit planul intervenției și s-a format echipa medicală care a și realizat intervenția, la Ponderas Academic Hospital.
„Acum Lia este bine, este un copil perfect normal. A depășit foarte ușor operația. Dar, pentru că știu prin ce chinuri am trecut căutând o soluție care să rezolve problema fiicei mele, vreau ca povestea noastră să fie cunoscută. În felul acesta alți părinți, care ar putea trece prin situații similare, în care să nu știe încotro să o apuce cu un copil bolnav, să găsească, în experiența prin care am trecut noi, o soluție la suferința lor”, a completat mama fetiței.
Echipa medicală și operația
Să operezi un copil de un an și 4 luni nu este deloc ușor. Pe de o parte procedura în sine, pe de alta anestezia au caracteristici particulare. Pregătirea pentru o astfel de intervenție este una complexă, iar echipa medicală ia în calcul toate posibilele scenarii și anticipează soluțiile pentru gestionarea lor. Din aceste considerente, în situații asemănătoare, echipa medicală din Ponderas intervine chirurgical doar atunci când are certitudinea că este singura soluție.
Colaborarea pentru analiza amănunțită a fiecărui caz dintre medicii pneumologi pediatri și chirurgi este foarte importantă, iar în situația Liei, medicul care a gestionat medical cazul a fost conf. dr. Mihai Craiu, de la Institutul Național pentru Sănătatea Mamei și Copilului.
Conf. dr. Mihai Craiu: „Eu am fost avocatul copilului. Din această poziție am consultat fetița, am analizat cazul și am pledat părinților, cu calm și multă răbdare, pentru operație. Le-am explicat care sunt riscurile dacă intervenția este amânată și care sunt beneficiile operației, pe termen scurt și lung. Fiecare temere a părinților a fost analizată, prin prisma pro și contra. Pentru părinți este foarte greu de gestionat o astfel de situație, barierele emoționale sunt firești, așa că eu, medicul, avocatul copilului, trebuie să folosesc cel mai eficient instrument pe care-l am, respectiv comunicarea. Trebuie să înțeleg părintele, să-l ascult și să-i explic, pentru ca în final acesta să ia cea mai bună decizie pentru copil.
Operația a fost un succes, iar meritul tehnicii operatorii – și spun asta pentru că am văzut imaginile intraoperatorii și pot afirma categoric că intervenția a fost perfectă – este al doctorului Felix Dobrițoiu. Fetița va avea o evoluție perfect normală, va putea face orice tot așa ca orice copil. Va putea să țipe, să cânte, să facă sport. Orice, pentru că este în afară de orice risc”.
„Chiar dacă era nevoie de o lobectomie pulmonară, intervenția a fost efectuată minim invaziv și a durat o oră. Am folosit tehnica de chirurgie video-asistată uniportală, pentru că oferă siguranță, este minim invazivă, permite recuperarea foarte rapidă, cu riscuri post chirurgicale minime. Și lasă în urmă o cicatrice fină, de doar doi centimetri”, explică dr. Felix Dobrițoiu, medic specialist chirurgie toracică, cu specializare în tehnicile minim invazive toracice (VATS, VATS uniportal, chirurgie robotică), medic coordonator alDepartamentului de Chirurgie Toracica, Ponderas Academic Hospital.
Este util și important de precizat – exact cu scopul de a fi de folos părinților care se pot confrunta cu probleme similare ale copiilor lor, că acesta nu este primul caz în care conf. dr. Mihai Craiu, medic primar pediatru, doctor în științe medicale, și dr. Felix Dobrițoiu colaborează pentru a găsi soluțiile terapeutice optime, care să rezolve patologii rare ale copiilor.
Alături de dr. Felix Dobrițoiu, la intervenție, au participat dr. Daniela Dobrițoiu, medic primar chirurgie pediatrică și dr.Alexandru Melinte, medic specialist chirurgie toracică.
Tehnica VATS uniportal
Tehnica VATS (Video Assisted Thoracoscopic Surgery) reprezintă una dintre abordările chirurgicale minim invazive utilizate pentru intervenții chirurgicale la nivelul cavității toracice. Este utilizat un instrument subțire, numit toracoscop, cu ajutorul căruia chirurgul poate vizualiza și opera în interiorul cutiei toracice (având un unghi de vizualizare care nu ar fi posibil într-o intervenție clasică), fără a fi necesară o deschidere a cutiei toracice.
În cazul unui copil, procedura este cu atât mai utilă. O intervenție deschisă ar fi necesitat un câmp operator foarte mare raportat la dimensiunea copilului. VATS uniportal este realizată cu o singură incizie prin care se accesează zona anatomică vizată și care, deși este foarte mică (2-3 centimetri), oferă spațiul necesar pentru introducerea camerei video (toracoscop) și a instrumentelor chirurgicale, adaptate pentru chirurgie pediatrică. Incizia este realizată intercostal, reducând la minimum traumatismul la nivelul mușchilor și nervilor. Acest lucru poate duce la o recuperare mai rapidă, durere postoperatorie minimă și o perioadă de spitalizare scurtă.
Toracoscopul transmite imagini în timp real către un monitor, permițând chirurgului să vadă interiorul cavității toracice și să efectueze intervenția chirurgicală. VATS uniportal poate fi utilizat pentru o varietate de intervenții chirurgicale toracice pentru rezecții și alte proceduri pulmonare, dar și pentru intervenții la nivelul pleurei, traheei, esofagului, diafragmei etc.
Tehnica VATS uniportal este pusă în valoare de experiența chirurgului, care necesită o abilitate și o expertiză considerabile, deoarece acesta trebuie să lucreze cu instrumente lungi și să gestioneze intervenția printr-o incizie foarte mică.
Anestezie complexă
Un alt aspect esențial este anestezia specifică pentru acest tip de intervenții. Plămânul asupra căruia se intervine este dezumflat, pentru a permite procedura chirurgicală, care nu ar fi posibilă pe un plămân care se extinde și se comprimă la fiecare respirație.
Se realizează o separare pulmonară, care ventilează un singur plămân, folosindu-se sonde speciale, cu diametre foarte mici. În plus, anestezia pediatrică este mult mai dificilă și mai complexă. Medicul anestezist al echipei a fost dr. Mihaela Agache, medic specialist anestezie și terapie intensivă, cu specializare pediatrică.
Lobectomie pulmonară
Deși s-a optat pentru o intervenție minim invazivă, lobectomia pulmonară inferioară dreaptă este o intervenție complicată, cu mai multe etape, care implică disecția și sigilarea scizurilor, a arterelor pentru lobul inferior drept, a venei pulmonare inferioare drepte și a bronșiei inferioare drepte. Ulterior se realizează verificarea aerostazei și a hemostazei și se închid inciziile.
Dr. Daniela Dobrițoiu, medic primar chirurgie pediatrică, unul dintre medicii echipei mixte de chirurgie toracică, chirurgie pediatrică, anestezie și terapie intensivă: „În absența intervenției, riscurile erau majore, atât pe termen scurt, dar mai ales pe termen lung. Exista permanent un risc vital. Lobectomia pulmonară le-a eliminat, iar copilul este perfect sănătos, fără niciun fel de restricții. Mai mult, procedura minim invazivă nu a adus niciun traumatism costal, iar extirparea lobului afectat, nu va avea niciun fel de repercusiuni asupra echilibrului coloanei vertebrale. Vârsta mică a copilului este în sine un avantaj pentru că permite o recuperare completă”.

Dr. Daniela Dobrițoiu
După operație
Lia a avut nevoie de doar 20 de ore după operație pentru a reveni la activitatea principală a unui copil de un an și 4 luni: joacă. Recuperarea a fost foarte rapidă și deplină, nu au existat complicații. Singura recomandare pe care părinții Liei au primit-o a fost aceea de a evita colectivitatea timp de 14 zile, ca măsură preventivă. În rest micuța a primit program de voie.
„Este foarte greu de găsit cuvintele potrivite de mulțumire pentru echipa medicilor care au operat-o și îngrijit-o pe Lia. Liniștea mea, după un an și patru luni de spaime fără pauză, li se datorează, la fel și binele Liei. Toți au fost minunați! O să lăsăm totul în urmă și o să ne bucurăm de copil și de binele pe care l-am primit, dar păstrăm toată recunoștința pentru domnul doctor Felix Dobrițoiu, doamna doctor Daniela Dobrițoiu, o blândețe de om, medicul anestezist, care a avut atâta grijă ca pe Lia să nu o doară nimic”, a încheiat fericită, mama fetiței.
Ca să fie povestea completă, dar și pentru ca Lia să aibă dovada promisiunii, mai adăugăm doar atât: mama o va lăsa, la un moment dat, să-și facă un tatuaj peste cicatricea lăsată de incizie, dar numai dacă aceasta va mai fi vizibilă.
Consultanți:
Dr. Daniela Dobritoiu, medic specialist chirurgie pediatrică clasică și minim invazivă, la Ponderas Academic Hospital.
Dr. Felix Dobritoiu, medic specialist chirurgie toracică, Ponderas Academic Hospital.
Articol scris de Silvana Pătrășcanu, senior medical editor
Articol susținut de Regina Maria







