Prof. dr. Mihai Ionac, despre una dintre cele mai ignorate afecțiuni: „700.000 de români au boală arterială periferică și risc de AVC, infarct și amputație”. Cele patru măsuri ce pot reduce riscurile
Boala arterială periferică (BAP) este una dintre cele mai subdiagnosticate afecțiuni în România. Se instalează lent, depune încet grăsimi în pereții arterelor și taie oxigenul către picioare, creier, intestine. Poate duce la accident vascular, infarct miocardic, necroză, amputație. Este o boală tăcută, care te lasă să crezi că totul e în regulă până într-o zi când începe să doară. Apoi, brusc, totul devine urgent. Pentru unii, însă, prea târziu. „Estimările arată că la nivel mondial, circa 20% din persoanele peste 65 de ani au boală arterială periferică. Această afecțiune este cu atât mai frecventă cu cât crește vârsta”, ne-a explicat prof. dr. Mihai Ionac, de la Spitalul Regina Maria din Timișoara.
Până în anul 2050, numărul persoanelor cu boală arterială periferică ar putea ajunge la aproximativ 360 milioane de oameni, conform unui studiu de predicție. Este o boală la fel de frecventă ca și coxatroza, gonatroza sau diabetul și de 3-5 ori mai frecventă decât unele cancere precum cel de sân sau de colon.
În România, actualmente, trăiesc circa 3.600.000 de persoane cu vârste peste 65 de ani. „Am avea minimum 700.000 de persoane cu boală arterială periferică în România”, a spus profesorul Mihai Ionac, unul dintre cei mai experimentați chirurgi vasculari din România. Dar numărul seniorilor cu această afecțiune s-ar putea să fie mai mare decât estimările internaționale.
Ce este, de fapt, această boală și de ce este periculoasă?
„Inima este motorul sau pompa, iar vasele de sânge sunt țevile instalației. Boala arterială periferică înseamnă îngustarea, strangularea sau înfundarea vaselor (arterelor) dinspre pompă spre periferie”, a explicat profesorul în termeni simpli, pe înțelesul oricui.
Când „țeava” nu mai duce suficient sânge, țesuturile se sufocă. Iar consecințele diferă în funcție de zonă:
• la creier → accident vascular
• la intestine → infarct intestinal
• la picioare → durere, răni, gangrenă, amputare
Dar poate ucide și indirect.
„Există studii epidemiologice foarte serioase, care arată că la un pacient, odată ce este descoperită boala arterială periferică, la 10 ani, va fi prezent un risc dublu față de orice altă persoană de a face infarct miocardic, accident vascular cerebral sau de a muri timpuriu. Deci, această boală este considerată un factor de risc major pentru sănătate”, a spus chirurgul vascular.

Fumat, diabet, hipertensiune, colesterol- factori de risc pentru BAP
Un factor de risc este o situație sau o afecțiune care face ca o boală să apară sau să evolueze cu mai multă repeziciune. „Aproximativ 70% din încărcătura negativă a bolii ar putea fi prevenită, dacă am modifica 4 factori de risc: fumatul, diabetul, tensiunea arterială și colesterolul.”
Cel mai toxic factor de risc este fumatul. O persoană cu acest viciu are un risc de 4 ori mai mare de a face boala arterială periferică, comparativ cu una nefumătoare.
„Fumatul aduce simptomele bolii cu 10 ani mai repede și dacă boala arterială este diagnosticată, dar pacientul continuă să fumeze, față de un pacient cu această boală, dar care renunță la fumat, el va avea o mortalitate de 3 ori mai mare, dar și un risc de amputație de 3 ori mai mare”, a atras atenția Mihai Ionac.
O legătură mai puțin cunoscută este aceea între fumat, diabet și BAP.
„Fumatul crește rezistența la insulină, astfel că fumătorii au cu 30-40% risc mai mare de diabet. Fumatul este una dintre cauzele diabetului. Iar diabetul zaharat este al doilea mare factor de risc în boala arterială periferică,” a mai explicat chirurgul vascular.
Datele de specialitate arată că persoanele cu diabet zaharat au de 2-4 ori mai mare riscul de a dezvolta boală arterială periferică.
Cea mai bună metodă de a controla diabetul este de a măsura hemoglobina glicozilată. Aceasta ar trebui să fie undeva între 5 și 6%. „Orice creștere cu 1% a hemoglobinei glicozilate crește riscul de a dezvolta o boală arterială periferică cu 30%. Deci a renunța la fumat, a controla diabetul zaharat cu ajutorul medicului diabetolog, a controla tensiunea arterială cu ajutorul medicului cardiolog, a scădea colesterolul sub valori de 50 mg pe decilitru, toate acestea duc la o încetinire sau chiar o stopare”, a spus prof.dr. Ionac.
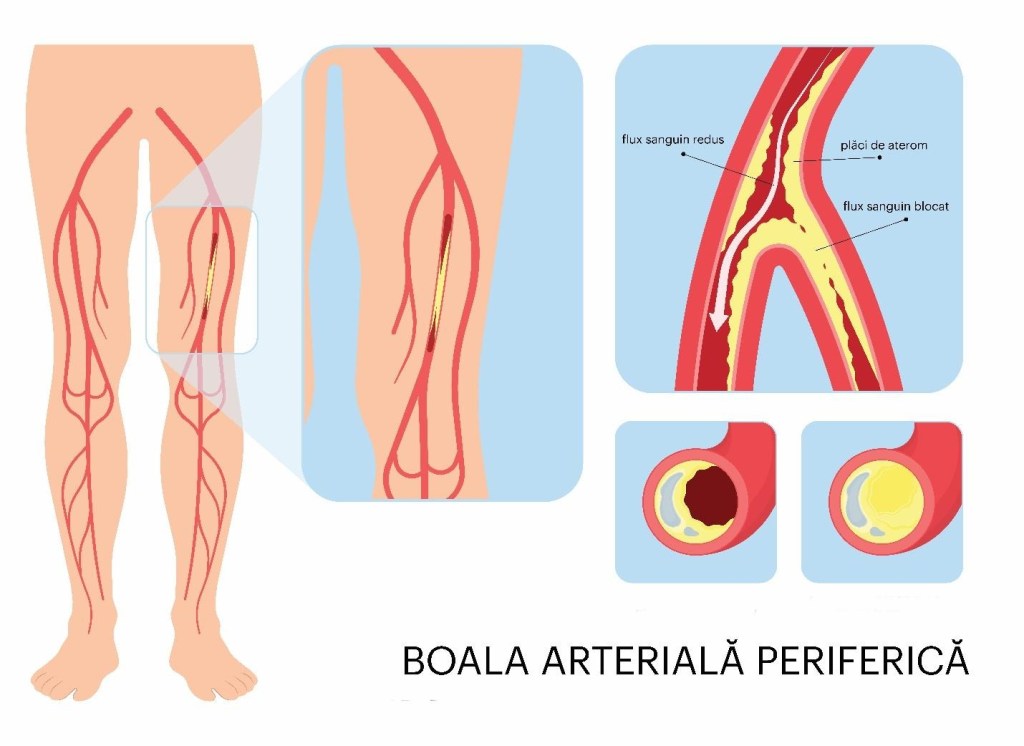
Primul simptom pe care românii îl ignoră
Claudicația intermitentă — durerea la mers care dispare când te oprești- este un simptom care ar trebui să le dea de gândit românilor și să meargă la medic atunci când au de-a face cu ea.
„Primul semn care apare este claudicația intermitentă, termen care vine din latină și înseamnă a șchiopăta. Atunci când depunem activitate fizică, când mergem, mușchii consumă mai mult oxigen. Dar dacă artera care duce sânge spre gamba stângă sau coapsa stângă este îngustată, prin ea nu mai ajunge suficient sânge cu oxigen. Și, la un moment dat, nevoile mușchiului nu mai sunt satisfăcute și atunci mușchiul doare. Este același semn care apare la angina pectorală. Prin urmare, durerea apare după un anume număr de pași, devine atât de intensă încât obligă pacientul să se oprească din mers. După o pauză de câteva minute, durerea dispare, iar persoana își va putea relua mersul din nou și reapare după aproximativ aceeași distanță. Acesta nu este un semn foarte grav, dar este un semn foarte clar că boala arterială periferică există”, a avertizat chirurgul vascular.
Dacă, în acest moment al apariției claudicației intermitente, se iau măsuri asupra factorilor de risc ca fumatul, tensiunea arterială, diabetul, colesterolul, la care se adaugă medicația specifică prescrisă de medic, persoanele cu această problemă pot trăi în acest stadiu mulți ani fără agravarea acestei boli.
„Dacă pacientul vine doar cu durere la mers, deci cu claudicație intermitentă, dar el nu are factorii de risc corectați și nu are medicația corectă, atunci primul lucru pe care trebuie să îl facă medicul este să prescrie medicamentele corecte – anticoagulante, antihipertensive, hipocolesterolemiante, să corecteze diabetul dacă are, să îl consilieze să renunțe la fumat. O măsură terapeutică esențială este să instruim pacientul să facă efort. Soluția ideală este recuperarea vasculară, respectiv terapia de mers sub îndrumarea kinetoterapeuților specializați. În acest stadiu, de claudicație intermitentă, recuperarea vasculară este la fel de importantă ca și medicația. Dacă vor da curs acestor recomandări, în cel puțin o treime din cazuri, pacienții nu vor mai avea nevoie măsuri suplimentare, pentru că boala lor se stabilizează”, a subliniat prof.dr. Ionac.
Când medicina conservatoare nu mai ajută, se intervine
Când durerea apare chiar și în repaus, când apar răni, necroză, gangrenă, nu mai este timp de pierdut.
Intervențiile pot fi minim invazive sau chirurgicale, în funcție de severitate:
• angioplastie cu balon/stent
• dispozitive cu ultrasunete pentru calcificări
• bypass atunci când zonele de obstrucție arterială sunt extinse
„Noi, chirurgii trebuie să intervenim în două feluri, ori minim invaziv ori prin chirugie deschisă. În primul caz, vorbim de chirurgie endovasculară, adică intrăm prin interiorul arterelor, cu baloane și stenturi și refacem astfel fluxul sanguin. Chirurgia deschisă include mai multe tipuri de tehnici, endarterectomia adică «curățarea» depunerilor care blochează artera sau bypassul, adică o operație prin care ocolim zona de obstrucție cu ajutorul unui tub care poate proveni din organismul pacientului sau poate fi sintetic. Pentru pacient este un avantaj enorm ca medicul la care acesta se adresează să aibă la îndemână toate tehnicile, să poată combina chirurgia clasică cu angioplastia în aceeași intervenție,” a mai spus prof. dr. Mihai Ionac.
Bypass-ul este o operație standard, care funcționează foarte bine. Mai sunt și tehnologiile moderne endovasculare, care nu necesită incizii așa de lungi, iar recuperarea pacienților este foarte rapidă.
„Atunci când zonele de îngustare sau de obstrucție sunt mai scurte, atunci, de regulă, folosim angioplastia, folosim metodele minim invazive. Dacă avem o zonă lungă, se spune în ghiduri, peste 25 cm, o zonă de obstrucție lungă, atunci vom indica bypass-ul chirurgical”, a explicat chirurgul.
În Timișoara, la Spitalul Regina Maria, intervențiile endovasculare sunt realizate într-un laborator de angiografie dotat cu aparatură de ultimă generație. Acest tip de infrastructură permite evaluări și proceduri extrem de precise, reducând semnificativ riscurile și timpul de recuperare. Pentru pacienții cu boală arterială periferică, accesul la un astfel de laborator înseamnă tratamente moderne, realizate în condiții de siguranță.
Români amputați fără să fie văzuți de un specialist vascular
Sunt operații care salvează picioare. Și vieți. Amputațiile membrelor inferioare sunt atribuite bolilor vasculare periferice și diabetului, dar majoritatea (între 56 % și 93 %) sunt determinate de BAP.
„Din nefericire, însă, în România, pacienții noștri sunt amputați de multe ori fără investigații elementare sau sunt amputați fără să fie văzuți de un specialist vascular. Investigând bazele de date ale Casei Naționale de Asigurări de Sănătate, constatăm că doar 19% dintre pacienții amputați sunt evaluați de un chirurg vascular și că tentativele de revascularizare sunt cu 64% mai mici în România decât în țările vestice”, a mai explicat prof. dr. Ionac.
„Organismul este cel mai de preț lucru pe care îl avem. Nu mașina, nu casa”
„În multe cazuri, văd pacienți cărora le-a fost amputat un picior în urmă cu câțiva ani și care vin cu probleme la piciorul rămas. În majoritatea cazurilor putem salva piciorul rămas, ceea ce înseamnă că probabil piciorul amputat ar fi putut fi salvat”.
Iar profesorul vede des oameni veniți mult prea târziu și nu pentru că medicina nu poate. „Organismul este cel mai de preț lucru pe care îl avem. Nu mașina, nu casa și dacă înțelegem să ne prețuim această mașinărie fascinantă, atunci vom avea grijă de sănătatea noastră. Trebuie să ne mișcăm, trebuie să ne facem investigațiile medicale periodice, cum sunt screening-urile diverse care nu sunt legate de boala arterială periferică, să ducem o viață după reguli ale normalității și ale plăcerii de a trăi fără suferințe, ale echilibrului și nu ale toxicelor sau ale indiferenței și nebăgării de seamă”, este sfatul reputatului chirurg vascular, care de peste 30 de ani operează astfel de pacienți.
Articol susținut de Regina Maria